В настоящее время не вызывает сомнений этиопатогенетическая роль папилломавирусной инфекции в развитии различных видов патологии репродуктивной системы у женщин. При этом наибольшее значение придается онкогенным свойствам вируса, в силу которых вирус папилломы человека (ВПЧ) способен индуцировать развитие эпителиальных опухолей, а также предопухолевых заболеваний различной локализации. В частности, имеются данные об обнаружении онкогенных типов ВПЧ в опухолях головы и шеи, кожи, легких, прямой кишки, а также органов женской репродуктивной системы. К числу последних традиционно относятся злокачественные опухоли шейки матки, влагалища и вульвы, которые признаны ВПЧ-ассоциированными заболеваниями. Однако в последнее время получены данные о выявлении генома вируса папилломы человека, а также онкобелков ВПЧ Е6 и Е5 в клетках злокачественных опухолей молочной железы при их отсутствии в клетках прилежащей нормальной ткани молочной железы, полученной от той же пациентки. Эти данные, независимо полученные несколькими группами исследователей, привлекли самое пристальное внимание научной и медицинской общественности прежде всего в силу высокой распространенности и медико-социальной значимости опухолей молочной железы, занимающих первое место у женщин по частоте встречаемости. Нельзя также не отметить, что и фоновые (предраковые) заболевания молочной железы (доброкачественные гиперплазии) являются одним из наиболее часто встречающихся видов патологии в практике врача акушера-гинеколога, которые оказывают существенное влияние на состояние здоровья и качество жизни пациенток.
Одной из приоритетных задач в ведении пациенток с доброкачественными гиперплазиями молочной железы является оценка потенциала прогрессии данного заболевания в злокачественную опухоль. Работая в данном направлении, врач учитывает роль самых различных факторов, влияющих на риск развития рака молочной железы: наследственность, применение синтетических эстрогенов в анамнезе, возраст первых родов, паритет, кормление грудью, эндокринный статус, дефицит некоторых витаминов и микронутриентов и т. д. Существенно расширяют наши возможности в диагностике и прогнозировании предрака молочной железы цитологические методы обследования: анализ отделяемого из сосков молочной железы и исследование клеточного материала, полученного в результате пункции очаговых образований. К сожалению, отрицательный результат первой не позволяет врачу исключить наличие предракового заболевания ввиду того, что атипичные клетки эпителия дистальных протоков далеко не всегда попадают в исследуемый материал, а выполнение пункции требует определенных навыков, оборудования и является инвазивной процедурой. Учитывая приведенные выше данные о возможной роли вируса папилломы человека в развитии эпителиальных опухолей молочной железы, а также ввиду необходимости разработки объективных и доступных методов диагностики и скрининга предопухолевых заболеваний молочной железы нами была изучена диагностическая ценность определения генома вируса папилломы человека в клеточном материале, полученном от женщин с доброкачественными гиперплазиями молочной железы.
Методы и материалы
Данное проспективное когортное слепое исследование было проведено в условиях женской консультации на группе из 84 женщин в возрасте от 19 до 46 лет, обратившихся по поводу жалоб, характерных для доброкачественных гиперплазий молочной железы (ДГМЖ). Еще 24 практически здоровые женщины составили контрольную группу. При постановке диагноза помимо пальпаторного обследования молочной железы женщинам выполнялись следующие исследования: ультразвуковое исследование молочной железы (ультразвуковой сканер «Sonoace EX8000» с высокочастотным линейным датчиком 7,5 мГц) с исследованием сосудистого кровотока, применением цветного допплеровского картирования и режима энергетического допплера; маммография; цитологическое исследование отделяемого из сосков молочных желез. У пациенток также проводилось определение ДНК ВПЧ-16/18 в типоспецифичной количественной полимеразной цепной реакции в режиме реального времени (реал-тайм ПЦР). Наличие ДНК вируса папилломы человека определялось в цервикальных мазках женщин обеих групп, а также в отделяемом из сосков молочных желез женщин с симптоматикой доброкачественных гиперплазий молочной железы. Просмотр цитологических мазков отделяемого из молочных желез проводился в централизованной цитологической лаборатории специалистом, которому не были известны результаты теста ПЦР на наличие ВПЧ-инфекции, что позволяло соблюдать слепой дизайн исследования. После получения результатов цитологического исследования мазков был проведен анализ полученных клинико-лабораторных корреляций, а пациенткам назначалось лечение и последующее наблюдение в соответствии с существующими на сегодняшний день рекомендациями. Проведена статистическая обработка данных, сравнение достоверности выявленных различий осуществлялось с помощью однофакторного дисперсионного анализа («ANOVA post hoc») с использованием критерия Тьюки. При статистической обработке полученных данных использовано лицензионное программное обеспечение «OPENSTAT» версии 11.11.07.
Результаты и обсуждение
На первом этапе выполнения исследования нами была поставлена задача оценить распространенность генитальной ВПЧ-инфекции среди женщин, предъявляющих жалобы на симптоматику, связанную с доброкачественной гиперплазией молочной железы. Для этого в группе из 84 женщин с такими жалобами было выполнено определение ДНК ВПЧ 16/18 в мазках из цервикального канала методом ПЦР реального времени. Положительный результат исследования получен у 53 из 84 испытуемых, что соответствует 63,1 ± 5,3% (среднее значение ± стандартная ошибка). Аналогичный показатель для контрольной группы практически здоровых женщин составил 20,9 ± 8,3% (5 из 24 женщин). Различия между группами статистически достоверны (р табл. 1) было выявлено существенное преобладание папилломавирусной инфекции среди пациенток младших возрастных групп (19-28 лет) в группе пациенток с доброкачественными гиперплазиями молочной железы. В контрольной группе наблюдалась аналогичная тенденция к группировке положительных результатов ВПЧ-тестирования в младшей возрастной группе, однако выявленные различия не носили статистически достоверный характер.
Полученный в контрольной группе результат приблизительно соответствует данным литературы о распространенности папилломавирусной инфекции в популяции. Преобладание пациенток младших возрастных групп в структуре инфицированных женщин также является характерной особенностью эпидемиологии папилломавирусной инфекции. В опытной группе показатель инфицированности в 3 раза превышает контрольные значения, что свидетельствует о достоверно более высокой частоте встречаемости вируса папилломы человека онкогенных типов среди женщин с симптоматикой доброкачественной гиперплазии молочной железы. Учитывая, что факторы риска персистенции папилломавирусной инфекции (иммунологические, эндокринные нарушения, хламидийная и трихомонадная инфекция) могут также способствовать и развитию доброкачественных гиперплазий молочной железы, более высокая частота встречаемости вируса папилломы человека среди женщин с этим заболеванием может объясняться как причинно-следственными взаимоотношениями, так и общностью этиопатогенетических факторов.
Для уточнения причин выявленных различий на втором этапе исследования была выполнена ретроспективная оценка удельного веса вышеуказанных факторов риска в исследуемых группах с учетом статуса ВПЧ-инфицированности. Использованы данные анамнеза и медицинской документации: результаты исследования иммунограмм, данные анализа профиля гормонов крови, данные диагностики наличия инфекции, передающейся половым путем (ИППП), в том числе хламидиоза, мико- и уреаплазмоза, трихомониаза с использованием достоверных методов исследования (ПЦР-диагностика, бактериологический посев). Полученные результаты представлены в табл. 2.
Как видно из представленных в таблице данных, доля общих факторов риска ВПЧ-инфицирования и развития доброкачественных гиперплазий молочной железы в двух группах несколько различна. Так, отклонения иммунного статуса от нормы имеют место приблизительно в равной степени в группе пациенток с доброкачественными гиперплазиями молочной железы и в контрольной группе (32,1% и 37,5% соответственно). В то же время существует статистически достоверная разница между долей исследуемых с выявленными нарушениями гормонального статуса и долей пациенток, инфицированых ИППП, между двумя исследуемыми группами (р
Таким образом, структура этиологических факторов ВПЧ-инфицирования у здоровых женщин и у пациенток, страдающих доброкачественными гиперплазиями молочной железы, является различной. В связи с этим объяснить более высокую частоту встречаемости папилломавирусной инфекции в опытной группе наличием общих факторов риска персистенции ВПЧ-инфекции и развития доброкачественных гиперплазий молочной железы не представляется возможным. Для уточнения возможной этиологической роли папилломавирусов в возникновении доброкачественных заболеваний молочной железы на третьем этапе данного исследования нами было проведено изучение клинико-лабораторных корреляций между результатами клинической диагностики (пальпация, УЗИ-исследование, маммография молочных желез) и лабораторных исследований (цитологическое исследование, результаты ПЦР-диагностики). Полученные результаты приведены ниже (табл. 3).
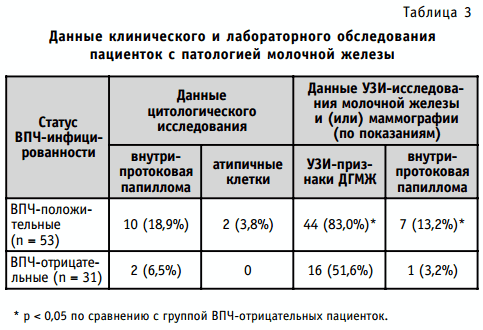
При статистическом анализе полученных данных выявлены достоверные различия между долей пациенток с УЗИ- или маммографической верификацией диагнозов доброкачественных гиперплазий молочной железы и внутрипротоковой папилломой в группе с наличием папилломавирусной инфекции и в контрольной группе. При ультразвуковом сканировании молочной железы в группе ВПЧ-инфицированных женщин достоверно чаще наблюдались такие признаки как гиперплазия железистого слоя в верхне-наружном квадранте молочной железы, наличие гипоэхогенных очагов аденоза, ослабление или замедление процессов инволюции железистой ткани.
Нельзя не отметить, что выявленные изменения согласуются с патогенетическим механизмом влияния папилломавирусной инфекции, а также факторов, предрасполагающих к ее возникновению (эндокринные, иммунологические нарушения, инфицирование ИППП), на ткани органов женской репродуктивной системы. Таким образом, вполне вероятным является патогенетический вариант развития предраковых заболеваний молочной железы, при котором появление папилломавируса в ткани молочной железы предшествует возникновению процессов тканевой гиперплазии и клеточной атипии.
Также нами наблюдалась тенденция к более высокой частоте встречаемости внутрипротоковой папилломы среди ВПЧ-положительных пациенток по сравнению с ВПЧ-отрицательными, хотя выявленные различия в данном случае не достигли статистической значимости. Отдельного упоминания заслуживает проведенное нами исследование методом ПЦР отделяемого из сосков молочных желез на предмет наличия ДНК ВПЧ. У 18 женщин из группы пациенток с доброкачественными гиперплазиями молочной железы по результатам ПЦР-исследования подтверждено наличие папилломавируса в отделяемом из сосков молочных желез. При этом у 12 испытуемых ДНК ВПЧ присутствовала также в цервикальных мазках. При последующем цитологическом исследовании у 14 пациенток обнаружены цитологические признаки внутрипротоковой папилломы, т. е. папилломавирус выявлен у 100% пациенток с внутрипротоковой папилломой. У остальных 4 пациенток с наличием ДНК вируса папилломы человека в отделяемом из сосков молочных желез было проведено последующее наблюдение с повторным цитологическим исследованием отделяемого из сосков через 3 месяца. По результатам этого повторного исследования у 2 испытуемых было выявлено наличие клеток внутрипротоковой папилломы, после чего они были направлены на консультацию и лечение к онкологу.
Следует также отметить, что в группе ВПЧ-отрицательных женщин и женщин с отсутствием папилломавируса в отделяемом из молочной железы наблюдается гораздо меньшая частота выявления УЗИ-признаков доброкачественной гиперплазии молочной железы. Следовательно, типичная для этих состояний симптоматика у пациенток, не инфицированных папилломавирусом, достоверно реже сопровождается объективными изменениями в ткани молочной железы, типичными для гиперплазии. Таким образом, инфицирование ВПЧ и присутствие ДНК вируса папилломы человека, по-видимому, следует признать более типичным для более поздних стадий развития доброкачественных гиперплазий и (или) формирования доброкачественных очаговых образований (внутрипротоковых папиллом).
Выводы
Таким образом, у женщин с доброкачественными гиперплазиями молочной железы и (или) внутрипротоковыми папилломами имеет место повышенная частота ВПЧ-инфицирования, выявленного путем исследования цервикальных мазков методом ПЦР. В свете уже имеющихся данных о выявлении ВПЧ онкогенных типов в клетках злокачественных опухолей молочной железы можно предполагать, что папилломавирусная инфекция может являться маркером фоновых и предраковых заболеваний молочной железы.
Кроме того, наши данные свидетельствуют о диагностической ценности проведенного нами исследования отделяемого из сосков на наличие ДНК вируса папилломы человека, которое в изученной нами популяции пациенток обладает сравнимой с цитологическим исследованием диагностической ценностью, а по предварительным данным — характеризуется более высокой чувствительностью и прогностической ценностью в отношении доброкачественных заболеваний молочной железы.
Бурьяк Д. В. Белорусская медицинская академия последипломного образования.
Журнал «Медицинская панорама» № 1, январь 2009.
