Значительный удельный вес в структуре временной нетрудоспособности неврологического профиля занимают рефлекторные, корешковые и корешково-сосудистые синдромы остеохондроза позвоночника. В ходе Международной декады заболеваний костей и суставов (2000-2010) выделены патологические процессы, имеющие наиболее важное медикосоциальное значение для общества. В их число вошли остеоартроз, остеопороз, боль в нижней части спины, ревматоидный артрит, травматические повреждения костей и суставов. Остеоартроз и остеохондроз являются основными причинами хронического болевого синдрома, значительно снижающего качество жизни пациентов. В связи с существенным постарением населения вопросы профилактики и лечения этой патологии приобретают особую актуальность.
Избыточные статические и динамические нагрузки являются одной из ведущих причин остеохондроза позвоночника. Под их влиянием развиваются дистрофические изменения в межпозвонковых суставах, возникают уплотнение замыкательных пластинок, сужение межпозвонковой щели, трещины фиброзного кольца, выпячивание или выпадение пульпозного ядра (диска) с раздражением или компрессией структур позвоночно-двигательного сегмента. Формируются болевой, мышечно-тонический и нейродистрофический синдромы, корешковая симптоматика. Многолетний клинический опыт и данные нейровизуализации (компьютерной и магниторезонансной томографии) позволили выделить четыре патогенетических варианта неврологических проявлений поясничного остеохондроза: дискогенно-компрессионный, спондилоартрогенный, дисфиксационный, дискогенный с асептиковоспалительным или спаечным эпидуральным процессом.
Наиболее частым проявлением заболевания является болевой синдром. В патогенезе его формирования, кроме выше перечисленных факторов, играют роль также отек, венозный стаз, реактивный воспалительный процесс. Одинаковые по локализации и характеру компремирующего фактора проявления остеохондроза приобретают различное клиническое звучание, поскольку они сопровождаются не только патологическими, но и саногенетическими реакциями, выраженность и направленность которых сугубо индивидуальны и генетически детерминированы.
В клинической практике для уменьшения боли, обусловленной дегенеративным процессом в позвоночнике, используются простые анальгетики (парацетамол), нестероидные противовоспалительные средства (НПВС), центральные анальгетики (трамадол), а также адъювантные анальгетики, обладающие опосредованной анальгетической активностью (антидепрессанты, антиконвульсанты, мышечные релаксанты и др.). Наиболее широко применяются НПВС, механизм действия которых связан с угнетением активности циклооксигеназы. Однако наряду с уменьшением болевого синдрома многие НПВС вызывают выраженные побочные эффекты, особенно со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Европейское медицинское агентство и Комитет по медицинским продуктам, используемым у человека, рекомендовали назначать НПВС в минимальных эффективных дозах максимально коротким курсом, позволяющим контролировать симптомы заболевания.
Новое направление в лечении дегенеративных процессов в суставах и позвоночнике основано на применении препаратов, содержащих естественные компоненты хрящевого межклеточного вещества — гиалуроновую кислоту, глюкозамин и хондроитин сульфат. Применение препаратов, потенциально способных модифицировать обменные процессы в хряще, сопровождается, с одной стороны, сопоставимым с НПВП действием на боль и функцию суставов, с другой — хондропротективными эффектами.
Глюкозамин, образующийся в организме в виде глюкозамина-6-фосфата, является фундаментальным строительным блоком, необходимым для биосинтеза гликолипидов, гликопротеинов, гликозоаминогликанов, гиалуроната и протеогликанов. Непосредственно или косвенно глюкозамин играет роль в формировании суставных поверхностей, сухожилий, связок, синовиальной жидкости, костной и других тканей. Соединительная ткань состоит главным образом из коллагена и протеогликанов. Протеогликаны обеспечивают каркас для коллагена и удерживают воду, увеличивая эластичность и сопротивление сжатию, что необходимо для противодействия физическому напряжению. Хондроитин сульфат — важный класс гликозоаминогликанов, необходимых для формирования протеогликанов.
В экспериментальных исследованиях доказана способность глюкозамина стимулировать синтез протеогликанов, угнетать их деградацию и стимулировать регенерацию хряща после экспериментально вызванного повреждения. В отличие от НПВП, глюкозамин не угнетает циклооксигеназу и протеолитические ферменты, вовлеченные в воспалительную реакцию. В условиях эксперимента глюкозамин гидрохлорид, глюкозамин гидройодид и глюкозамин сульфат способствовали существенному увеличению содержания гликозоаминогликанов во внеклеточном матриксе хряща.
На X Мировом конгрессе OARSI по остеоартрозу (Бостон, 811 декабря 2005г.) доложены результаты первого этапа многоцентрового исследования GAIT, которое продемонстрировало, что глюкозамина гидрохлорид в комбинации с хондроитин сульфатом является эффективным средством в лечении умеренного и выраженного болевого синдрома при остеоартрозе коленных суставов. Ожидаются результаты второго этапа в исследовании GAIT — оценки структурно-модифицирующего действия указанных средств на хрящевую ткань.
Накоплен достаточный клинический опыт использования хондропротекторов в комплексном лечении дегенеративных поражений суставов и позвоночника. Хондроитин сульфат оказывает противовоспалительное и обезболивающее действие, останавливает процесс дегенерации хряща. Глюкозамин стимулирует выработку хондроитин сульфата, синтез которого замедляется или совсем прекращается при воспалительных и дистрофических заболеваниях суставов. Исследования по изучению эффективности терафлекса, представляющего собой комбинацию 500 мг глюкозамина гидрохлорида и 400 мг хондроитин сульфата, при вертеброгенных синдромах показали целесообразность его применения при данной патологии, в том числе у лиц молодого и среднего возраста.
Терафлекс относится к модифицирующим средствам замедленного действия, эффект которых проявляется медленнее по сравнению с симптоматическими средствами, но сохраняется после окончания курса лечения. Для достижения наряду с хондропротективным действием более быстрого обезболивающего и противовоспалительного эффекта создан комплексный препарат «Терафлекс адванс», который представляет собой комбинацию глюкозамин сульфата 250 мг, хондроитина сульфата 200 мг и ибупрофена 100 мг. Показаниями для его применения являются дегенеративные поражения суставов и позвоночника в стадии обострения, сопровождающиеся болевыми синдромами.
Цель данного исследования — изучение клинической эффективности препарата «Терафлекс адванс» при неврологических проявлениях поясничного остеохондроза.
Под нашим наблюдением находилось 20 больных (12 женщин, 8 мужчин) в возрасте от 42 до 70 лет. По клиническим синдромам больные распределились следующим образом: люмбалгия — 4, люмбоишиалгия — 9, поражение L5 или S1 корешка — 7 случаев. У всех пациентов отмечен стойкий, умеренно выраженный болевой синдром. Боли имели ноющий, «тянущий», «ломящий» характер. У трех пациентов с дисфиксационным синдромом боли усиливались при перемене положения тела, в остальных наблюдениях — в положении стоя и при ходьбе.
Выявлены сопутствующие заболевания: коксартроз — 3 чел., аутоиммунный тиреоидит — 4 чел., артериальная гипертензия 2 степени — 3 чел. Лица с наличием в анамнезе эрозивно-язвенных поражений желудочно-кишечного тракта, заболеваний печени и почек, хронической сердечной недостаточности в исследование не включались.
Всем больным выполнена спондилография, которая выявила остеохондроз поясничного отдела позвоночника 2 или 3 степени. Процесс локализовался преимущественно на уровне LIV-LV, LV-SI позвоночно-двигательных сегментов. Лечение проводили в амбулаторных условиях. «Терафлекс адванс» назначали по 2 капсулы 3 раза в день в течение 20 дней. Анальгетики, нестероидные противовоспалительные средства, физиотерапевтическое лечение в этот период времени не назначали.
Эффект лечения оценивали по динамике болевого синдрома, неврологического статуса, а также при помощи шкал и методов количественной оценки. Динамику восприятия пациентом болевых ощущений отражала визуальная аналоговая шкала (ВАШ). Шкала вертеброневрологической симптоматики позволила оценить динамику вертебрального и экстравертебрального синдромов, включавших объем движений, деформацию позвоночника, нейродистрофический и корешковый симптомокомплексы. Опросник Роланда-Морриса и Освестровский опросник использовались для характеристики нарушений жизнедеятельности.
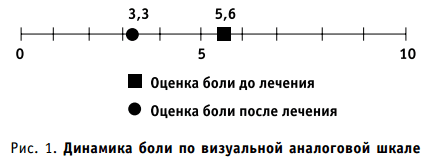
Проведение курса лечения «Терафлексом адванс» в течение 20 дней позволило достичь регресса болевого синдрома. Это подтверждено снижением интенсивности боли по шкале ВАШ с 5,6 до 3,3 балла (рис. 1).
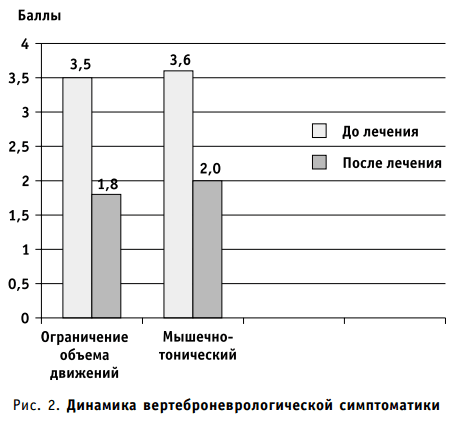
У всех больных отмечен регресс вертеброневрологической симптоматики: возрос объем активных движений, уменьшились иммобилизация поясничного отдела позвоночника, напряжение паравертебральных мышц и болезненность зон нейроостеофиброза (рис. 2). Регресс корешковых нарушений (гипорефлексия, чувствительные расстройства в зоне корешковой иннервации) оказался незначительным.
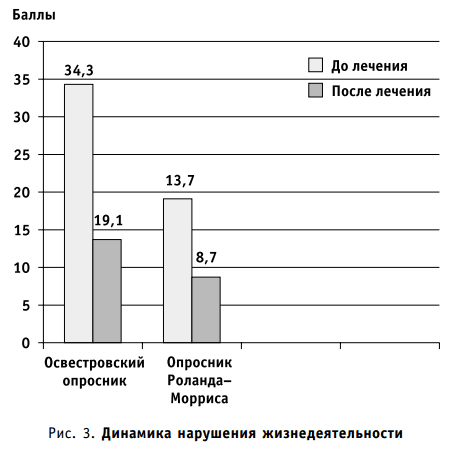
Проведение курса лечения позволило достичь положительной динамики нарушения жизнедеятельности: наряду с уменьшением болевого синдрома возросла возможность самообслуживания (умывание, одевание, поднимание предметов, ночной сон и т. д.). Статистически достоверно уменьшилась суммарная выраженность этих расстройств. По Освестровскому опроснику степень нарушения жизнедеятельности до лечения составила 34,3, после лечения — 19,1%. По опроснику Роланда-Морриса также отмечена положительная динамика навыков самообслуживания (до лечения — 13,7, после лечения — 8,7%) (рис. 3).
Побочных эффектов в период лечения у пациентов не отмечено, за исключением одного случая, когда через 12 дней приема препарата появился дискомфорт в эпигастральной области, но это не вызвало необходимости прекратить прием лекарственного средства.
Проведенные исследования позволили сделать вывод, что «Терафлекс адванс» является эффективным средством лечения неврологических проявлений поясничного остеохондроза. Прием препарата позволяет достичь регресса болевого и вертебрального синдромов. Следует отметить хорошую переносимость препарата.
Недзьведь Г. К., Астапенко А. В.
РНПЦ неврологии и нейрохирургии, г. Минск.
Журнал «Медицинская панорама» № 2, февраль 2009.
