В последние годы резкое увеличение расходов на здравоохранение поставило новые задачи - определение фармакоэконойических преимуществ различных способов диагностики и лечения. Появились альтернативные методы терапии, большое количество новых дорогостоящих медицинских технологий, лекарственных препаратов, повысилась стоимость медицинских услуг, однако денежные средства, выделяемые на здравоохранение, по-прежнему ограничены. Поэтому среди организаторов здравоохранения и практических врачей возрос интерес к проблемам экономической оценки эффективности лечения различных заболеваний.
Экономическая оценка эффективности определенной медицинской программы или метода лечения в целом представляет собой соотношение затрат на их проведение и их эффективности, включая прямые и непрямые расходы. Первые состоят из прямых медицинских и немедицинских затрат. Прямые медицинские затраты включают стоимость оборудования и лекарственных средств, стационарного лечения, визитов к врачам, вызовов скорой медицинской помощи, а также расходы на коррекцию побочных эффектов и лечение сопутствующих заболеваний. Прямые немедицинские затраты объединяют расходы на транспортировку, питание, обслуживание и др.
Более сложным представляется учет непрямых затрат,таких как потеря дохода для семьи, снижение производительности труда, ухудшение качества жизни (КЖ) и др. Выделяют три вида непрямых затрат:
- связанные с заболеванием (morbidity costs) - включают товары и услуги, не произведенные и не оказанные пациентом вследствие заболевания;
- связанные со смертью (mortality costs) - включают товары и услуги, которые пациент мог произвести и оказать, если бы болезнь была излечена;
- обусловленные потерей продуктивности работающего человека, вынужденного покинуть рабочее место для оказания поддержки больному, обычно члену семьи.
Существуют различные подходы копределению критериев эффективности того или иного вида лечения - экономия денежных средств, увеличение продолжительности жизни и улучшение ее качества, а также получение прямой экономической прибыли. Наиболее часто экономическая эффективность терапии выражается стоимостью одного продленного года жизни (cost per lifeyear gained) или стоимостью года лечения, включая госпитализацию, диализ и т. д.
Используют несколько методов экономического анализа эффективности медицинских вмешательств:
- анализ минимизации стоимости (cost miniminization analisis);
- анализ эффективности затрат, или стоимостный анализ эффективности (cost effectiveness analisis),
- стоимостно-утилитарный анализ, или анализ эффективности затрат в утилитарных единицах (cost utilitianalisis);
- стоимостный анализ прибыли (cost benefit analisis).
Из 4-х методов экономического анализа в связи с рядом преимуществ наиболее предпочтительна оценка эффективности затрат в утилитарных единицах. Общей единицей измерения в данном случае служат годы качественной жизни (QALY).
Оценка экономической эффективности лечения АГ, одного из самых распространенных заболеваний сердечно-сосудистой системы (частота улиц пожилого и старческого возраста превышает 70%), вполне закономерно ставит ее в число наиболее актуальных проблем фармакоэкономики в кардиологии. Кроме того, хотя сама АГ не вызывает существенного ухудшения качества жизни и работоспособности, она является основным фактором риска развития ряда серьезных сердечно-сосудистых осложнений (прежде всего инфаркта миокарда и инсульта), лечение которых требует больших денежных затрат. Так, в США в год происходит около 500000 инсультов, примерно в половине случаев причиной является АГ. Общая стоимость лечения инсультов, связанных с АГ, достигает 26 млрд долларов. В то же время стоимость гипотензивной терапии составляет 17 млрд долларов в год. Если учесть, что она снижает риск развития инсульта на 40%, то очевиден вывод: положительная экономическая эффективность гипотензивного лечения приближается к 10,5 млрд долларов.
В структуре затрат на лечение АГ в США расходы на госпитализацию составляют 30% (4,7 млрд долларов), на гипотензивные препараты - 20% (4 млрд). В Италии (Great study) затраты на гипотензивные медикаменты достигают 56%. Поэтому выбор оптимального с точки зрения не только клинической, но и фармакоэкономической эффективности гипотензивного препарата - одна из важнейших медицинских и социальных проблем.
Выделена группа факторов, определяющих экономическую эффективность лечения АГ. Прежде всего на рентабельность гипотензивной терапии оказывает влияние исходный уровень диастолического АД. Так, по данным B.G. Jonsson, стоимость одного года спасенной жизни (т.е. экономическая эффективность гипотензивной терапии) при лечении АГ возрастает при исходно более высоком уровне диастолического АД.
Другим фактором, влияющим на рентабельность гипотензивной терапии, является возраст больных: стоимость лечения АГ на один QALY снижается с возрастом, отражая доказанную способность гипотензивных средств предотвращать осложнения у пожилых лиц. Другими словами, отмечена более выраженная экономическая эффективность лечения АГ у пациентов среднего и пожилого возраста.
Использование суточного мониторирования АД у всех больных АГ перед началом медикаментозного лечения позволило исключить лиц с гипертонией «белого халата» (ее популяционная частота достигает 21%), которые не нуждаются в гипотензивной терапии, и таким образом сэкономить 110 000 $.
Важным фактором, влияющим на экономическую эффективность гипотензивной терапии, является приверженность к лечению, т.е. степень, с которой реальный режим приема препарата соответствует предписанному. Подсчитано, что в США 11,7% всех расходов на здравоохранение тратится на оплату госпитализаций, обусловленных низкой комплаентностью к терапии.
К факторам, повышающим приверженность к лечению, относят исходно высокий уровень АД, женский пол, высокий уровень образования и культуры, более высокие доходы, состояние в браке, применение фиксированных комбинированных препаратов. Среди факторов, уменьшающих комплаентность, имеют значение сложный режим дозирования препаратов, побочные эффекты, высокая цена, быстрое снижение АД, курение, молодой возраст, длительное лечение, злоупотребление алкоголем, низкий уровень культуры.
Кратность приема препарата - очень важный фактор, влияющий на приверженность. Установлено, что при двухкратном режиме дозирования (утро-вечер) комплаентность уменьшается в 5 раз по сравнению с однократным приемом. Поэтому при лечении сердечно-сосудистых заболеваний приоритет в настоящее время отдается препаратам пролонгированного действия. Среди ингибиторов АПФ это лизиноприл, квинаприл, периндоприл, фозиноприл.
На приверженность к лечению влияет и класс гипотензивных медикаментов, который был выбран в качестве терапии первого ряда (рис. 1). Показано, что максимальная комплаентность отмечена в тех случаях, когда использовались ингибиторы АПФ.
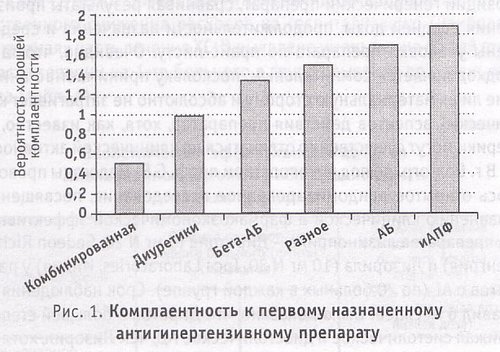
Фармакоэкономические преимущества того либо иного препарата вообще и ингибиторов АПФ в частности зависят от его безопасности, т. е. частоты побочных эффектов. Во-первых, затраты на коррекцию побочных явлений (в т. ч. стоимость госпитализаций, связанных с обострением сопутствующих заболеваний) входят в общую стоимость лечения и увеличивают ее в 1,89 раза, т.е. почти вдвое. Во-вторых, появление побочных эффектов резко снижает приверженность к лечению.
Одним из основных факторов, обусловливающих рентабельность применения конкретного гипотензивного препарата, является его цена. Определение стоимости гипотензивных медикаментов является достаточно простой задачей, однако она осложняется тем, что в каждой группе препаратов имеется значительный диапазон цен.
Бурное развитие фармацевтического рынка привело к появлению большого числа воспроизведенных, или так называемых генерических средств, обладающих биоэквивалентностью и меньшей стоимостью по отношению к оригинальному препарату. Часто существенные различия этих препаратов могут касаться терапевтической эффективности и выраженности побочных явлений. Поэтому проблема выбора наиболее оптимального препарата с позиции как клинической активности и безопасности, так и стоимости, является весьма актуальной. Осведомленность врачей и пациентов о генериках, как правило, хуже, чем об эссенциальных препаратах. Представляется важным и то обстоятельство, что фирмы-производители генерических средств могут наделять их особыми, отличающимися от оригинала и других аналогичных препаратов, органолептическими свойствами. Кроме того, некоторые оригинальные медикаменты не имеют генерических аналогов, что может быть связано с трудностями синтеза вещества, лежащего в основе препарата, не истекшим сроком лицензии и другими причинами.
Все вышеперечисленные факторы затрудняют выбор конкретного препарата. В реальных условиях существуют различные принципы выбора, однако преобладают две основные тенденции. Многие врачи, руководствуясь «заботой» о материальном благополучии пациентов, отдают предпочтение дешевым лекарственным средствам, которые часто могут не соответствовать стандартам GCP и GMP. Другие стараются назначать чрезвычайно дорогие препараты, часто не имеющие реальных клинических преимуществ перед более дешевыми генериками. Поэтому для научно обоснованного, а не интуитивного или эмпирического выбора препарата необходимы клинико-экономические исследования. Их целью является выбор того способа лечения, который оптимально сочетает в себе клиническую эффективность, безопасность и стоимость, а следовательно, является наиболее приемлемым в условиях ограниченного финансирования.
Следует отметить широко распространенные ошибки при сравнительной фармакоэкономической оценке эффективности генерических препаратов. Часто в этом случае используют метод «минимизации затрат». Он позволяет сопоставить расходы при одинаковой клинической активности. Поэтому предпринимаются попытки определить наиболее приемлемый с экономической позиции генерический препарат, сравнивая результаты произведения средней дозы, продолжительности назначения и средней цены упаковки препарата по прайс-листу. Очевидно, что такой подход является сомнительным, поскольку принимает во внимание лишь материальную сторону и абсолютно не затрагивает клинических аспектов действия препаратов, хотя, как известно, генерики могут существенно отличаться по клинической активности.
=================
Вы читаете тему:
Фармакоэкономические аспекты эффективности ингибиторов АПФ при артериальной гипертонии и сердечной недостаточности
1. Экономическая оценка эффективности фармакологического лечения.
2. Сравнение клинической и фармакоэкономической эффективности Диротона и Лизорила у пациентов с АГ.
3. Экономическая эффективность лечения хронической сердечной недостаточности.
Остроумова О. Д., Недогода С. В., Мамаев В. И., Шорикова Е. Г. Московская медицинская академия им. И.М. Сеченова, Волгоградская медицинская академия.
Опубликовано: "Медицинская панорама" № 8, октябрь 2003.
